Contenuti

Laboratorio di fecondazione assistita: fase di osservazione e manipolazione degli ovociti e degli spermatozoi in ambiente controllato.
Sempre più coppie oggi si trovano ad affrontare difficoltà nel concepire naturalmente.
La fecondazione assistita rappresenta una delle principali soluzioni disponibili grazie ai progressi della medicina riproduttiva, che hanno reso possibili tecniche come la fecondazione in vitro con percentuali di successo sempre più elevate.
In questa guida completa scoprirai cos’è la fecondazione assistita, come funziona, quali tecniche vengono utilizzate e quali fattori influenzano il successo del trattamento, dall’impianto embrionale fino allo sviluppo della blastocisti.
Fecondazione assistita: contesto clinico e scientifico
Con il termine fecondazione assistita, nota anche come Procreazione Medicalmente Assistita (PMA), si indica una delle aree più avanzate della medicina moderna.
Negli ultimi quarant’anni, la ricerca scientifica e lo sviluppo tecnologico hanno trasformato profondamente le possibilità riproduttive delle coppie con problemi di fertilità.
Grazie a questi progressi, oggi è possibile affrontare numerose condizioni di infertilità con approcci sempre più efficaci e personalizzati.
Un momento storico fondamentale è stato il 1978, anno in cui nacque Louise Brown, la prima bambina concepita tramite fecondazione in vitro nel Regno Unito.
Da allora, milioni di bambini sono venuti al mondo grazie alle tecniche di PMA, che continuano a evolversi costantemente.
Secondo i dati dell’European Society of Human Reproduction and Embryology (ESHRE), ogni anno in Europa vengono effettuati centinaia di migliaia di cicli di fecondazione assistita.
L’esperienza del Centro Clinico San Carlo di Torino al servizio delle coppie che desiderano un figlio
Il Centro Clinico San Carlo di Torino, sotto la guida del Prof. Menaldo, annovera ormai migliaia di bambini nati grazie alla passione, alla dedizione e alla ricerca continua.
La medicina della riproduzione: un approccio multidisciplinare
La medicina della riproduzione combina competenze di diverse discipline:
- ginecologia
- endocrinologia riproduttiva
- embriologia clinica
- genetica medica
- biologia molecolare
Approccio personalizzato alla fertilità
L’obiettivo che da sempre anima l’attività del Centro Clinico San Carlo è comprendere e superare i fattori che impediscono il concepimento naturale, mettendo a punto progetti terapeutici personalizzati, “cuciti su misura” sulle esigenze della coppia.
Diffusione dell’infertilità e importanza della diagnosi
Secondo diversi studi epidemiologici pubblicati su riviste scientifiche internazionali, circa il 10‑15% delle coppie in età fertile presenta difficoltà nel concepire spontaneamente. Questa condizione viene definita infertilità quando una gravidanza non viene ottenuta dopo 12 mesi di rapporti non protetti.
Fondamentale in questa fase è la diagnosi: per identificare le cause dell’infertilità, è necessaria un’attenta analisi della coppia.
Le cause dell’infertilità possono essere:
- fattori femminili
- fattori maschili
- fattori combinati
- infertilità inspiegata
Cosa troverai in questa guida
Questa guida approfondita ha lo scopo di spiegare in modo chiaro ma scientificamente accurato:
- come funziona la fecondazione assistita
- quali tecniche vengono utilizzate nel Centro Clinico San Carlo di Torino
- quali sono le percentuali di successo reali della PMA
- cos’è la fecondazione in vitro e quando viene utilizzata
- quali sono le fasi di un ciclo di fecondazione assistita
- come avviene il transfer embrionale
- cosa sono le blastocisti e come vengono classificate
- quali sono le differenze tra embrione giorno 3 e blastocisti giorno 5
- quali fattori influenzano l’impianto embrionale
- quando viene utilizzata la fecondazione eterologa
- come funziona l’ovodonazione
- quale ruolo può avere l’epigenetica nella gravidanza
- l’ambiente uterino e l’epigenetica
Hub della Fecondazione assistita: guida ai principali argomenti
| Area tematica | Contenuti disponibili |
|---|---|
| Blastocisti | Blastocisti: guida completa Grading blastocisti Blastocisti giorno 5 vs embrione giorno 3 Percentuali di impianto delle blastocisti |
| Fecondazione in vitro | Fecondazione in vitro: guida completa Fecondazione in vitro step by step Differenza tra FIVET e ICSI |
| Fecondazione eterologa | Fecondazione eterologa: guida completa |
| Ovodonazione | Ovodonazione: come funziona e percentuali di successo |
Cos’è la fecondazione assistita
Queste tecniche includono tutte le procedure mediche che facilitano o sostituiscono alcune fasi del processo riproduttivo naturale.
Nel concepimento spontaneo, l’ovulazione rilascia un ovocita che viene catturato dalle tube di Falloppio.
Successivamente, gli spermatozoi risalgono l’apparato riproduttivo femminile fino a incontrare l’ovocita.
Una volta avvenuta la fecondazione, si forma lo zigote, che inizia a dividersi dando origine all’embrione.
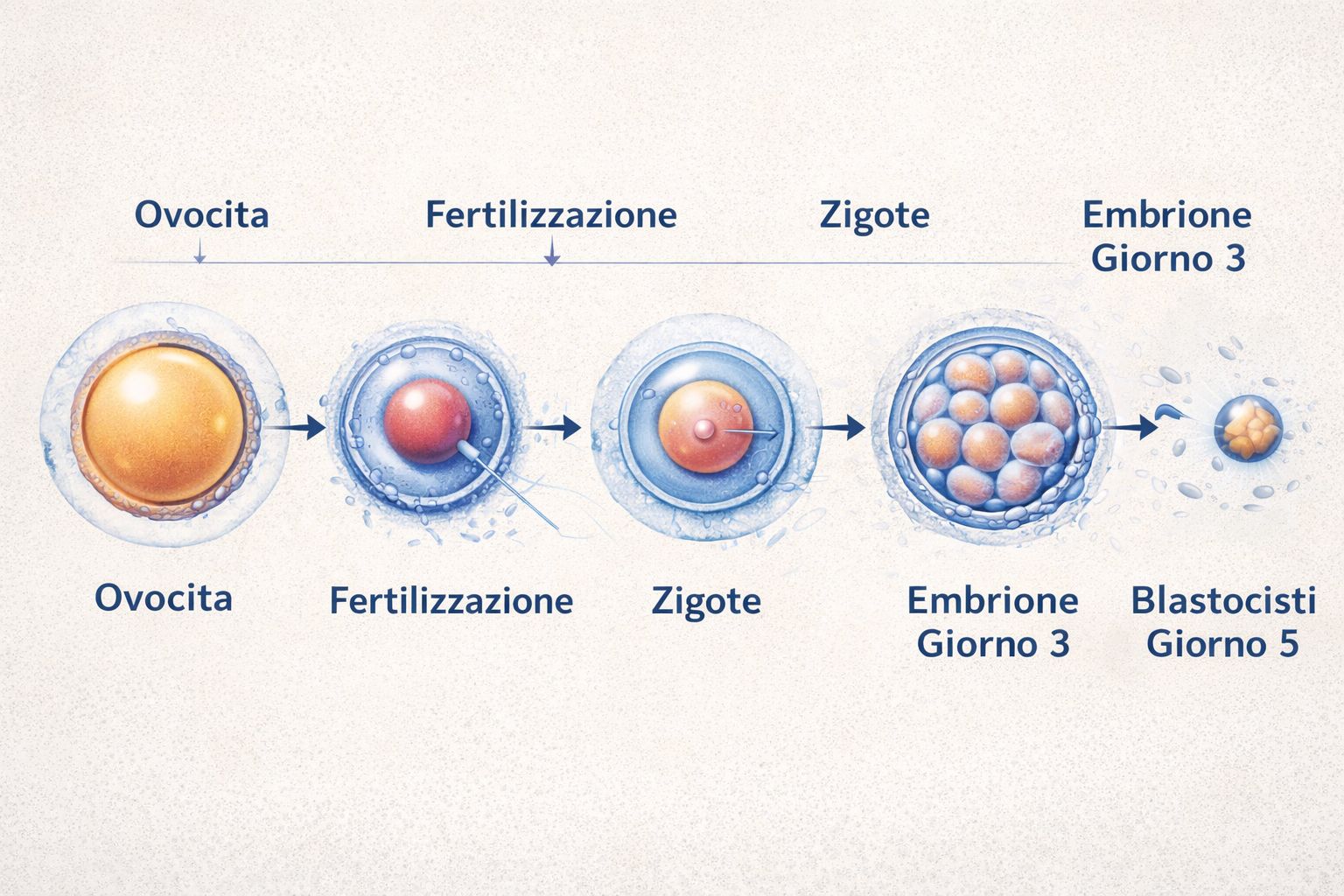
Schema del processo di fecondazione assistita: dall’ovocita alla formazione della blastocisti fino al trasferimento in utero.
Se uno o più passaggi di questo processo non avvengono correttamente o non possono verificarsi per diverse condizioni cliniche, la PMA rappresenta una soluzione efficace.
Una delle tecniche più utilizzate nei centri specializzati è la fecondazione in vitro, nella quale l’incontro tra ovocita e spermatozoo avviene in laboratorio.
Tra le principali cause di infertilità femminile troviamo:
- alterazioni ovulatorie
- sindrome dell’ovaio policistico
- ridotta riserva ovarica
- endometriosi
- ostruzione tubarica
- età materna avanzata
- problematiche uterine
- fattori genetici
Le cause maschili di infertilità comprendono:
- riduzione della concentrazione degli spermatozoi
- ridotta motilità
- anomalie morfologiche
- fattori genetici
Queste condizioni rappresentano le cause più comuni di infertilità nella popolazione generale, come evidenziato in uno studio scientifico pubblicato su PubMed.
Quando le cause non sono identificabili, si parla di infertilità inspiegata, infertilità idiopatica.
Tecniche di procreazione medicalmente assistita
Le tecniche di PMA vengono generalmente suddivise in tre livelli di complessità.
Tecniche di primo livello
Le tecniche di primo livello prevedono che la fecondazione avvenga all’interno dell’apparato riproduttivo femminile.
La procedura più diffusa è l’inseminazione intrauterina (IUI). In questa tecnica il laboratorio prepara il liquido seminale per selezionare gli spermatozoi più mobili e inserito direttamente nell’utero nel momento dell’ovulazione.
Presso il Centro Clinico San Carlo di Torino si adotta l’inseminazione intratubarica (ITI), con deposizione del liquido seminale capacitato all’interno delle tube di Falloppio. Si tratta di una metodica che mima a tutti gli effetti ciò che avviene nella fecondazione naturale: gli spermatozoi incontrano infatti l’ovocita espulso a seguito di ovulazione all’interno della tuba e da lì comincia un viaggio di qualche giorno in direzione della cavità uterine, dove l’embrione andrà ad annidarsi.
Indicazioni comuni:
- infertilità inspiegata
- lieve fattore maschile
- disturbi ovulatori
Tecniche di secondo livello
Le tecniche di secondo livello prevedono la fecondazione in laboratorio.
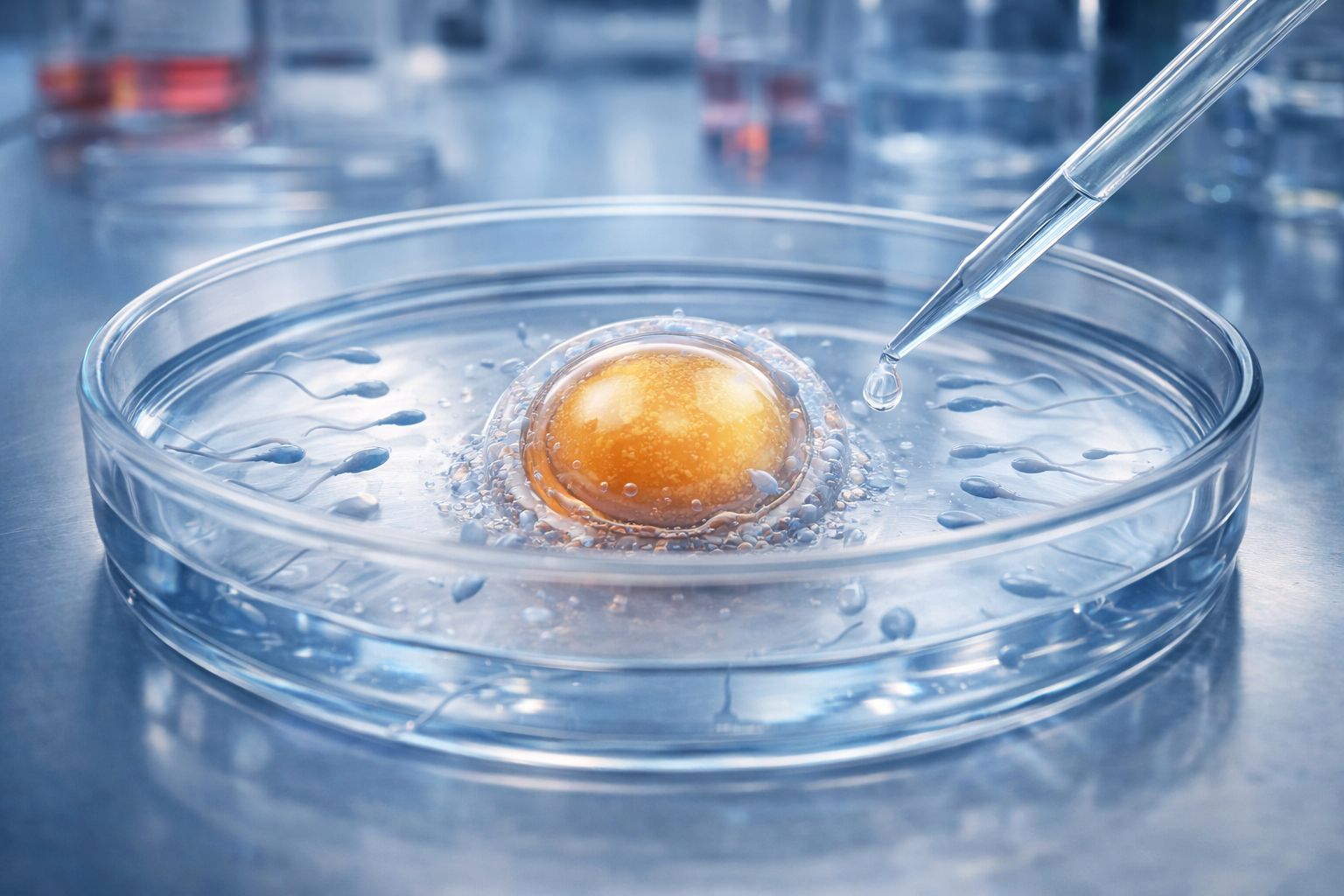
Fecondazione in vitro (FIV): incontro tra ovocita e spermatozoi in laboratorio durante le tecniche di procreazione medicalmente assistita.
FIVET – Fecondazione In Vitro con trasferimento embrionale
ICSI/PICSI – Iniezione intracitoplasmatica dello spermatozoo
Le differenze tra queste due tecniche vengono spiegate nel dettaglio nella guida dedicata alla differenza tra FIVET e ICSI.
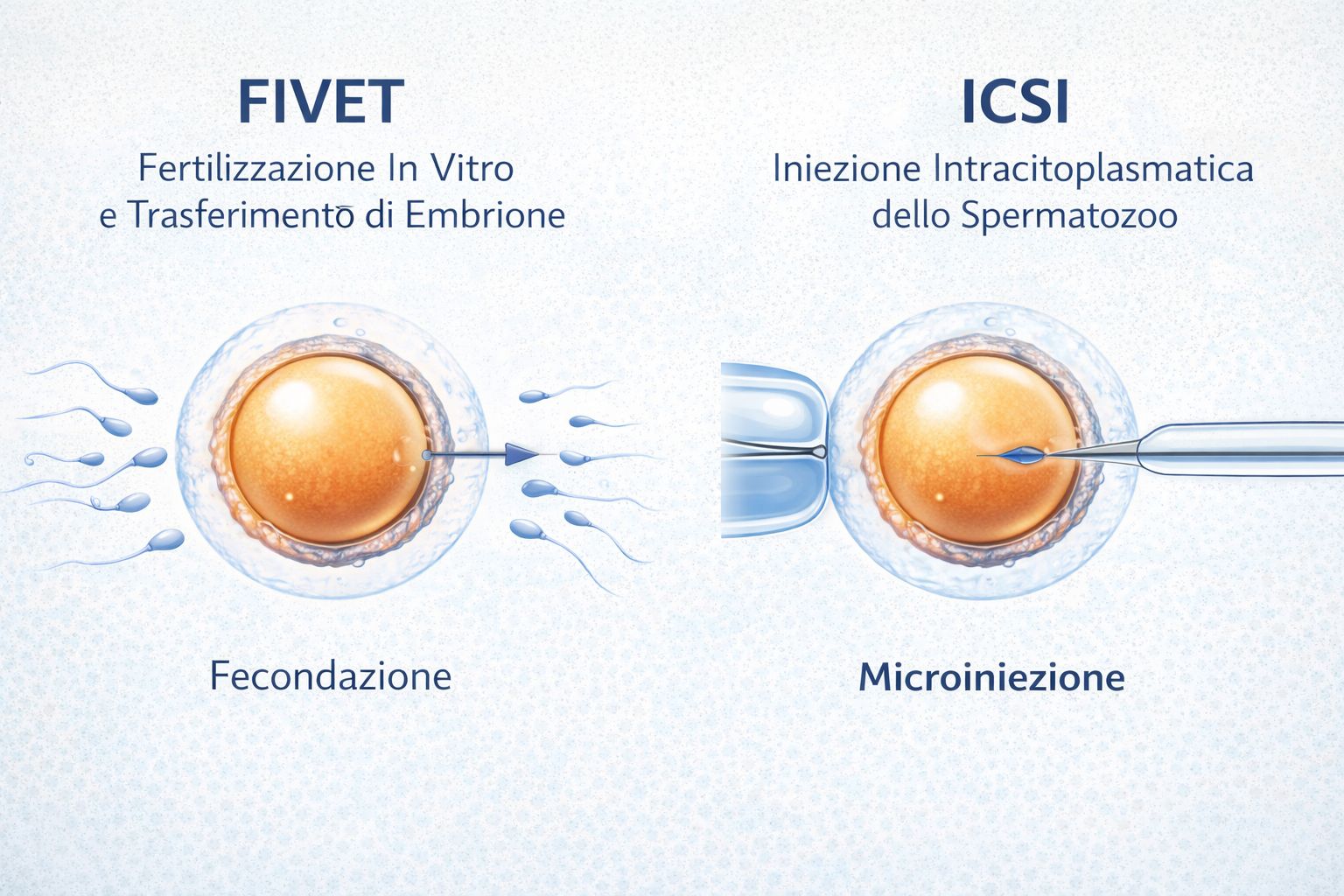
Differenza tra FIVET e ICSI: nella FIVET la fecondazione avviene spontaneamente, mentre nella ICSI lo spermatozoo viene iniettato nell’ovocita.
Nella FIVET gli spermatozoi vengono posti a contatto con l’ovocita e si attende che la fecondazione avvenga spontaneamente.
Nella tecnica ICSI invece un singolo spermatozoo viene iniettato direttamente nell’ovocita. Presso il Centro Clinico San Carlo di Torino, da moltissimi anni si applica la tecnica PICSI, che prevede una modalità di selezione naturale degli spermatozoi mediante acido ialuronico. Questa tecnica è molto vicina a quello che avviene in natura all’interno del corpo della donna, come evidenziato in uno studio pubblicato su PubMed.
Tecniche di terzo livello
Comprendono procedure chirurgiche utilizzate nei casi di azoospermia per recuperare spermatozoi direttamente dai testicoli: TESE, micro-TESE, TESA, MESA e PESA sono le diverse metodiche attualmente in uso.
Percentuali di successo della fecondazione assistita
Le probabilità di gravidanza dipendono da numerosi fattori, tra cui l’età della donna (e conseguentemente la qualità ovocitaria), le condizioni del liquido seminale e la presenza eventuale di problematiche uterine.
Sono disponibili nel Registro Nazionale PMA dell’Istituto Superiore di Sanità i dati sulle percentuali di gravidanza ottenute negli anni; presso il Centro Clinico San Carlo di Torino, il tasso di gravidanza è mediamente del 43%, con differenze significative nelle varie fasce d’età della donna, come è naturale che sia.
Fecondazione in vitro: cos’è e quando viene utilizzata
La fecondazione in vitro (FIV) è una delle tecniche più utilizzate nella procreazione medicalmente assistita. In questa procedura la fecondazione dell’ovocita avviene in laboratorio e l’embrione viene successivamente trasferito nell’utero.
La FIV comprende diverse fasi:
1.stimolazione ovarica
2.prelievo degli ovociti
3.fecondazione in laboratorio
4.coltura embrionale
5.transfer embrionale
Per comprendere nel dettaglio come si svolge il trattamento è possibile leggere la guida completa sulla fecondazione in vitro step by step.
Fasi di un ciclo di fecondazione assistita
Un ciclo di PMA comprende diverse fasi cliniche.
Stimolazione ovarica
La stimolazione ovarica permette di stimolare le ovaie con l’obiettivo di ottenere più ovociti nello stesso ciclo mestruale. Questo rappresenta un passaggio cruciale nei percorsi di procreazione medicalmente assistita (PMA), poiché l’elaborazione del progetto terapeutico più adatto alla donna richiede la valutazione di molteplici fattori clinici e individuali.
Personalizzazione del trattamento
Non esiste uno schema terapeutico standard valido per tutte le pazienti: ogni trattamento deve essere personalizzato. I progetti terapeutici elaborati presso il Centro Clinico San Carlo di Torino sono infatti studiati su misura, combinando esperienza clinica e un approccio orientato al benessere globale della donna. L’obiettivo è quello di favorire una risposta ovarica efficace attraverso una stimolazione dolce, che rispetti la fisiologia femminile e l’equilibrio psico-fisico.
Questo approccio si inserisce nell’ambito della fecondazione assistita dolce, una metodica innovativa che punta a ridurre l’impatto farmacologico mantenendo elevate probabilità di successo.
Durata e caratteristiche del trattamento
Il protocollo adottato prevede una stimolazione minima basata su fitoterapia e sull’integrazione tra medicina naturale e gonadotropine a basso dosaggio, garantendo un approccio meno invasivo ma altamente mirato.
Durata media: 10-12 giorni.
Pick-up ovocitario
Il prelievo degli ovociti avviene tramite agoaspirazione follicolare ecoguidata. La procedura dura circa 15‑20 minuti e viene eseguita in anestesia locale e sedazione leggera, per consentire alla paziente il massimo comfort durante la procedura.
Fecondazione in laboratorio
Il liquido follicolare aspirato viene esaminato subito in laboratorio.
Gli specialisti inseminano successivamente gli ovociti maturi MII recuperati ed il giorno seguente si verifica la fertilizzazione. Gli zigoti (ovociti regolarmente fecondati) vengono lasciati in coltura in incubatore a determinate condizioni di temperatura, pH e concentrazione di gas medicali per favorire lo sviluppo embrionario.
Coltura embrionale
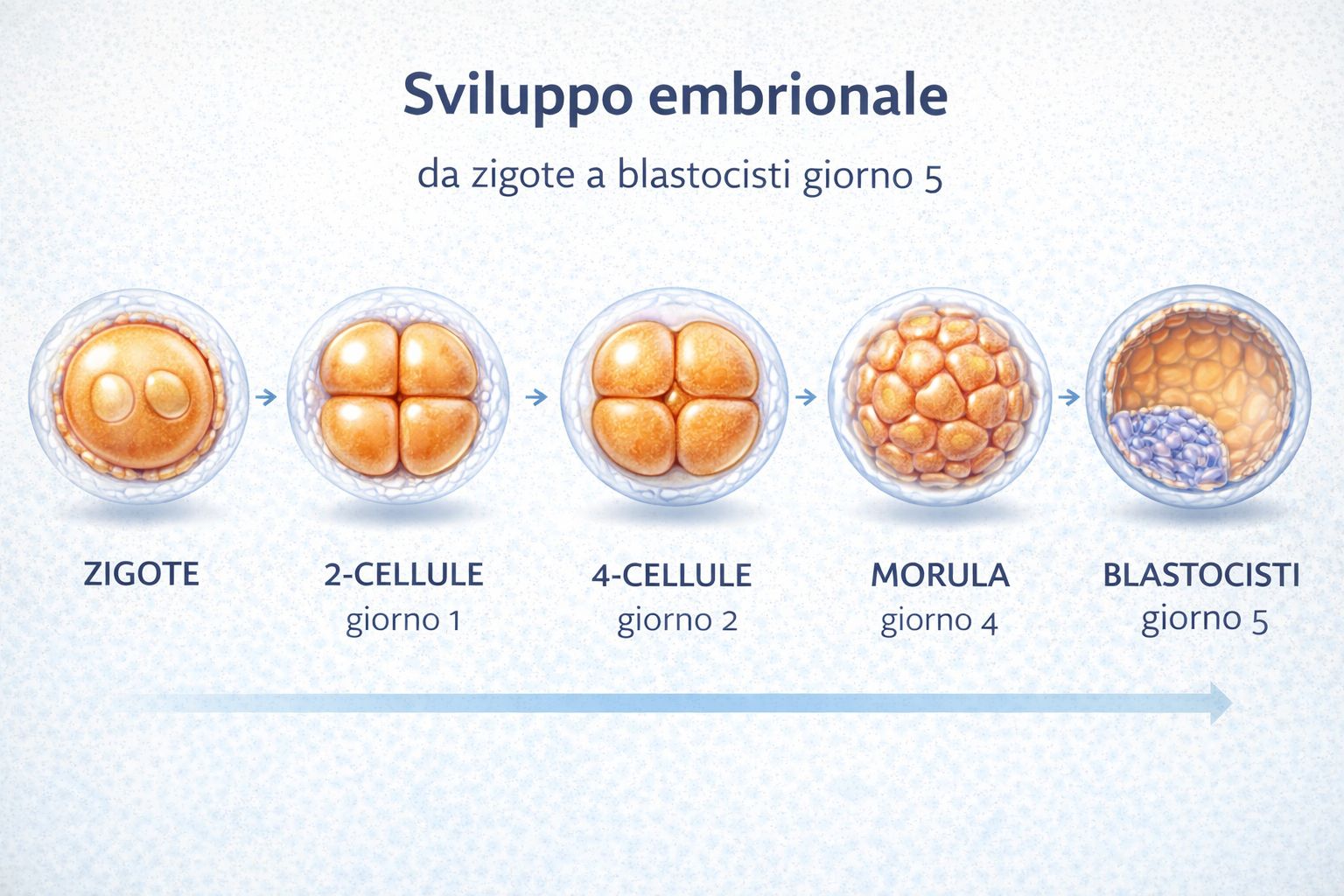
Sviluppo embrionale nella fecondazione assistita: dallo zigote fino alla blastocisti al quinto giorno.
Lo sviluppo embrionale prevede una progressiva divisione cellulare.
Transfer embrionale
Il transfer embrionale consiste nel trasferimento dell’embrione nell’utero tramite un catetere sottile. Il transfer embrionale si esegue sotto guida ecografica, per identificare il punto esatto in cui depositare l’embrione.
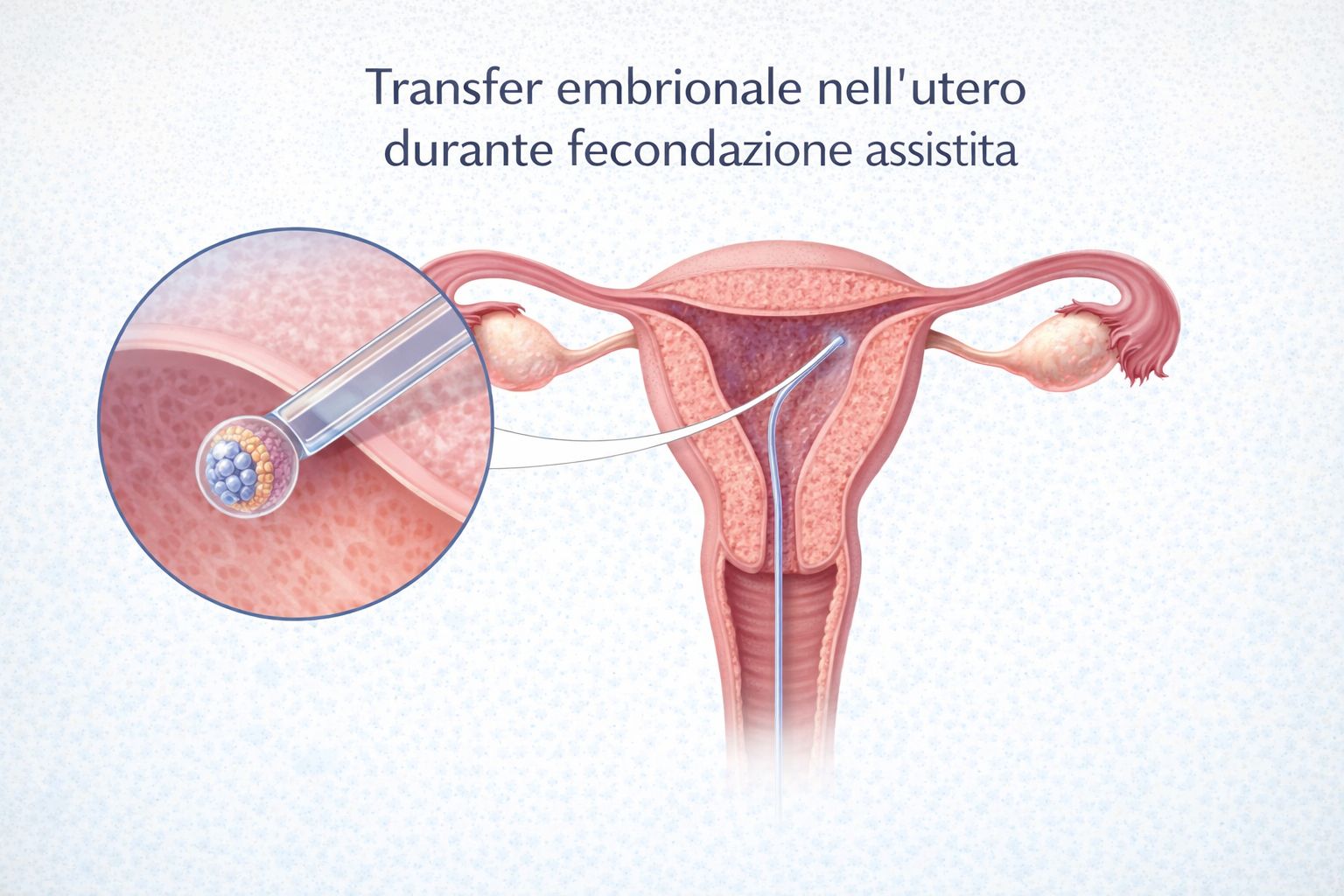
Transfer embrionale: procedura di trasferimento dell’embrione nell’utero durante un ciclo di fecondazione assistita.
Transfer embrionario: cosa succede dopo
Il successo del transfer dipende da diversi fattori clinici tra cui qualità dell’embrione, recettività dell’endometrio e sincronizzazione tra sviluppo embrionale e ambiente uterino.
Nella pratica clinica moderna si tende a prolungare le colture fino allo stadio di blastocisti. Presso il Centro Clinico San Carlo di Torino, la definizione del momento migliore per il trasferimento embrionale in utero è il risultato di una valutazione globale, clinica, ormonale e di andamento della coltura embrionaria.
Blastocisti e sviluppo embrionale
La blastocisti rappresenta uno stadio avanzato dello sviluppo embrionale che si raggiunge circa 5-6 giorni dopo la fecondazione.
Struttura della blastocisti
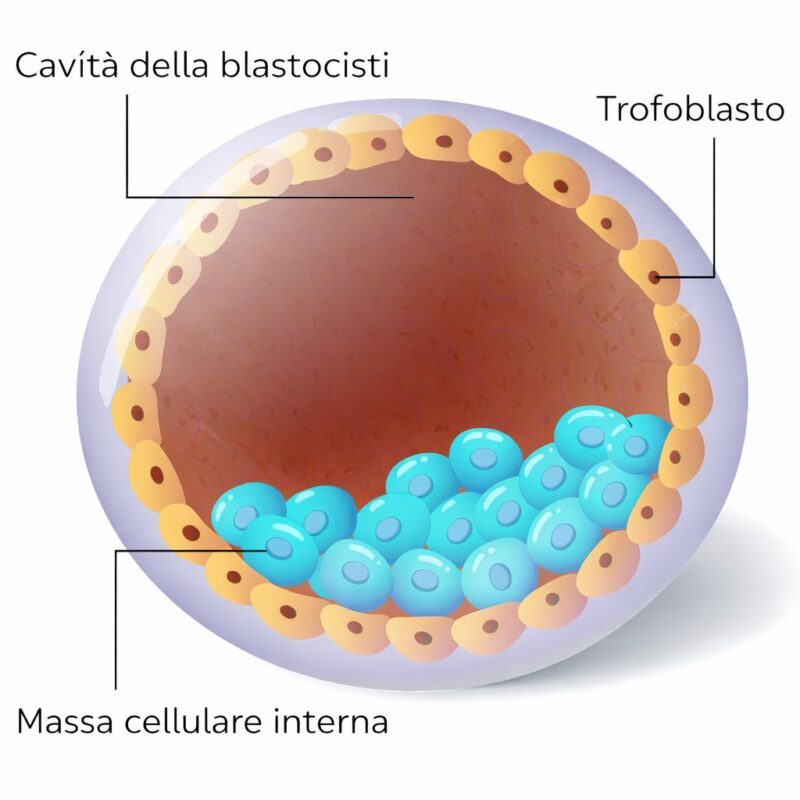
Struttura della blastocisti: massa cellulare interna, trofoectoderma e cavità blastocistica.
Il trasferimento di blastocisti permette di selezionare embrioni con maggiore potenziale di impianto.
La qualità delle blastocisti viene valutata tramite specifici sistemi di classificazione morfologica spiegati nella guida sul grading delle blastocisti.
Blastocisti giorno 5 vs embrione giorno 3
Durante la coltura embrionale gli embrioni possono essere trasferiti al giorno 3 (stadio di 6‑8 cellule) oppure al giorno 5-6 quando raggiungono lo stadio di blastocisti.
La coltura fino allo stadio di blastocisti consente una selezione embrionale più accurata perché non tutti gli embrioni sono in grado di svilupparsi fino a questo stadio.
Diversi studi scientifici indicano che il transfer di blastocisti può essere associato a percentuali di impianto più elevate rispetto al trasferimento precoce.
Per approfondire questo aspetto è possibile consultare la guida dedicata alle percentuali di impianto delle blastocisti
Fattori che influenzano l’impianto embrionale
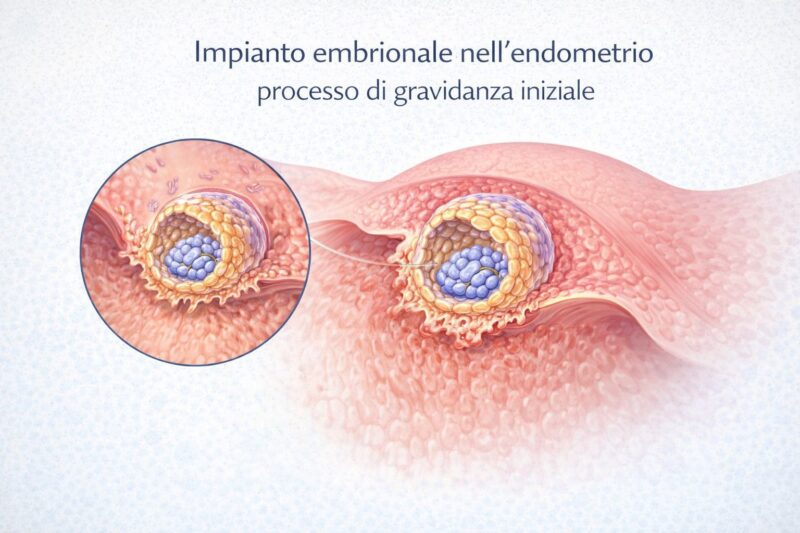
Impianto embrionale nell’endometrio: fase iniziale della gravidanza in cui la blastocisti si annida nella parete uterina.
L’impianto embrionale è un processo complesso che dipende dall’interazione tra embrione e endometrio.
Principali fattori:
- qualità embrionale
- recettività endometriale
- fattori immunologici
- equilibrio ormonale
Presso il Centro Clinico San Carlo di Torino negli anni sono state messe a punto metodiche volte a migliorare la recettività endometriale e a neutralizzare quei fattori immunologici che potrebbero ostacolare l’impianto. In questo contesto, un ruolo fondamentale è svolto immunoterapia citochinica un approccio mirato a riequilibrare la risposta immunitaria materna favorendo l’avvio della gravidanza. Già nel 2012 il Prof. Menaldo ha realizzato uno studio sull’importanza delle citochine immunoregolatrici nel corretto sviluppo delle prime fasi gestazionali.
Tali studi sono stati oggetto di continui approfondimenti e i risultati, presentati in sedi congressuali internazionali, sono stati sorprendenti. In questo ambito si inseriscono innovative strategie di supporto alla recettività endometriale, come la terapia rigenerativa dell’endometrio, che integra diverse tecniche complementari:
- soft-scratching: l’endometrio, sottoposto a un micro-scratch (“graffio”) in una determinata fase del ciclo, viene indotto a essere maggiormente recettivo all’impianto embrionario, proprio per effetto dello switch Th1/Th2 che fisiologicamente si verifica in natura. Si stimola così la creazione dell’ambiente endometriale immunologicamente più adatto all’instaurarsi di una gravidanza, attraverso una tecnica dolce, indolore, rapida e rispettosa della fisiologia della donna.
- platelet rich plasma (PRP): l’endometrio, già “attivato” grazie al soft-scratching, può essere ulteriormente supportato mediante l’impiego di PRP autologo per uso topico. Questa metodica sfrutta le caratteristiche biologiche delle piastrine circolanti nel sangue della paziente per favorire il miglioramento vascolare, qualitativo e dello spessore endometriale.
La Fecondazione Eterologa
Il Centro Clinico San Carlo di Torino ha recepito sin da subito nel 2014 l’abrogazione della legge 40 da parte della Corte Costituzionale e si è attivato per consentire alle coppie di accedere ad un percorso di fecondazione assistita eterologa, in ottemperanza a quanto stabilito dalle linee guida regionali in materia.
Quando viene utilizzata la fecondazione eterologa
La fecondazione eterologa utilizza gameti (ovociti e liquido seminale) provenienti da donatori anonimi, opportunamente selezionati sulla base di rigide norme internazionali.
Tipologie:
- ovodonazione
- donazione di spermatozoi
Indicazioni:
- insufficienza ovarica
- menopausa precoce
- malattie genetiche
- età riproduttiva avanzata
- ripetuti fallimenti FIV omologa
Ovodonazione: quando viene utilizzata
L’ovodonazione è una forma di fecondazione eterologa nella quale vengono utilizzati ovociti provenienti da una donatrice. Questa tecnica è indicata in diverse situazioni cliniche, tra cui insufficienza ovarica precoce, menopausa precoce, ridotta qualità ovocitaria o fallimenti ripetuti di fecondazione in vitro omologa.
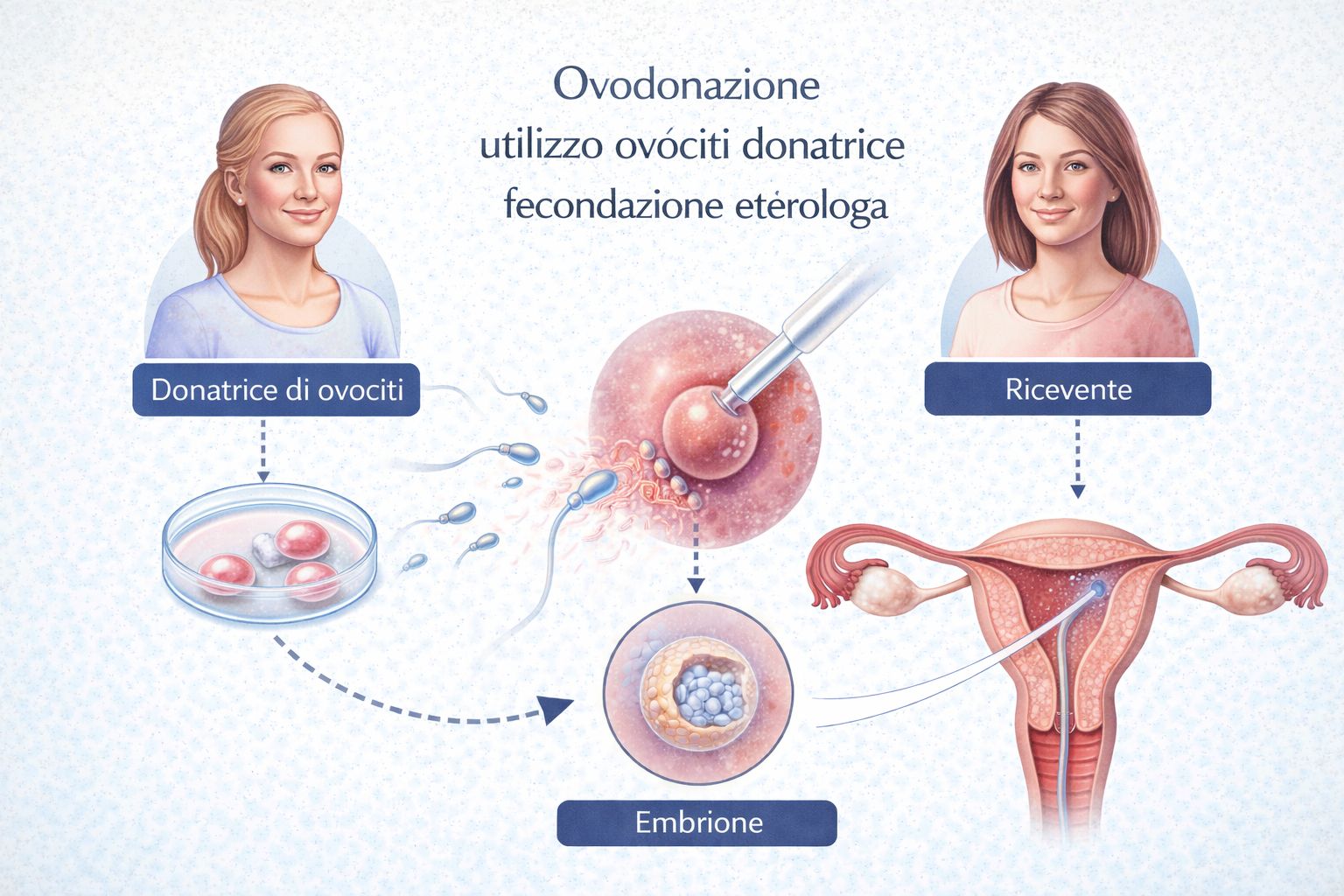
Ovodonazione: utilizzo di ovociti da donatrice nella fecondazione eterologa con successivo trasferimento dell’embrione.
Le percentuali di successo dell’ovodonazione sono generalmente elevate, poiché gli ovociti provengono da donatrici giovani con buona riserva ovarica.
Epigenetica e gravidanza
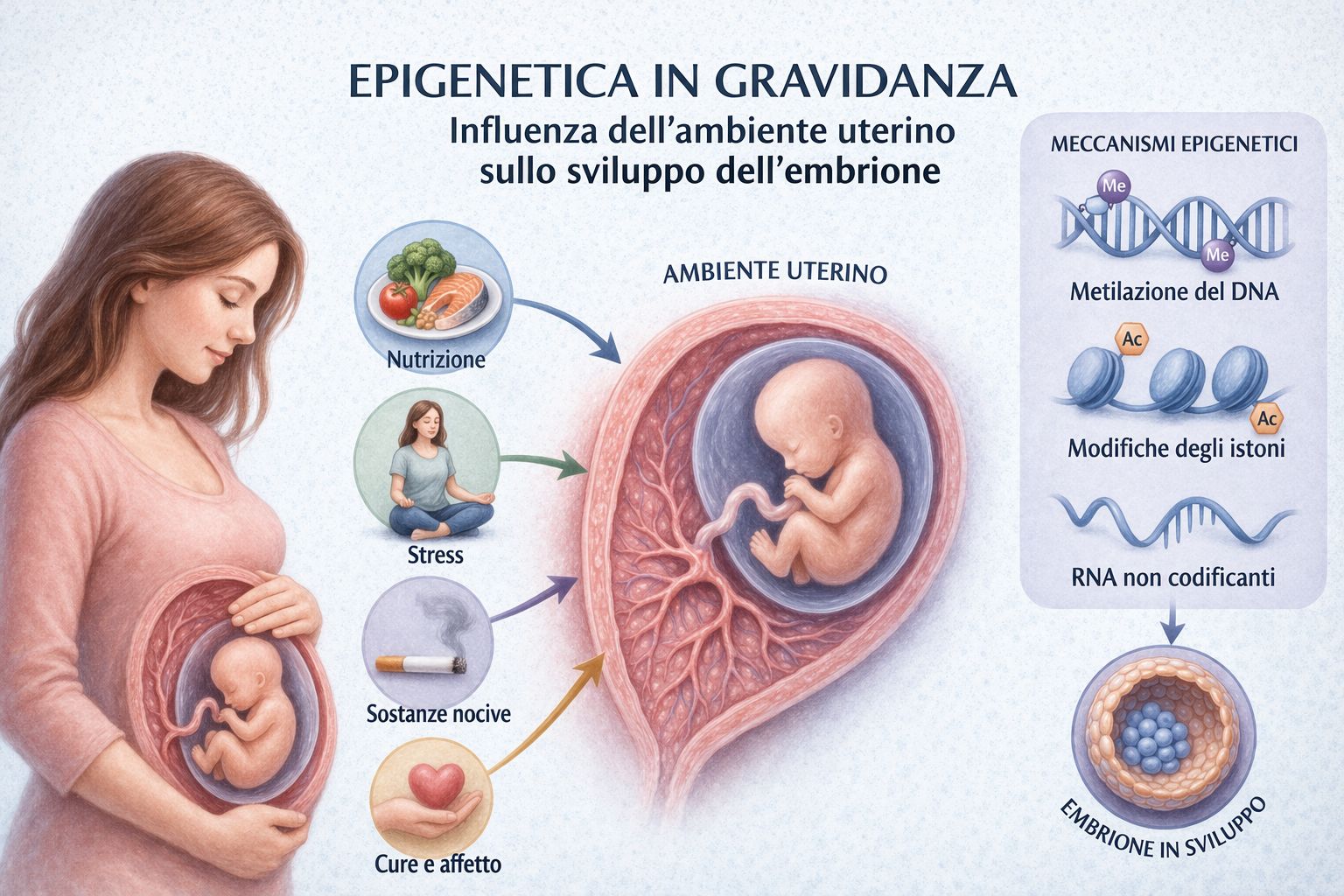
Epigenetica in gravidanza: influenza dell’ambiente uterino sullo sviluppo dell’embrione e sull’espressione genica.
L’epigenetica studia i meccanismi che regolano l’espressione dei geni senza modificare la sequenza del DNA.
Durante la gravidanza fattori ambientali possono influenzare lo sviluppo embrionale.
Esempi:
- alimentazione
- ambiente uterino
- metabolismo
Ambiente uterino ed epigenetica
La ricerca scientifica degli ultimi anni ha dimostrato che l’ambiente uterino può influenzare l’espressione genica dell’embrione attraverso meccanismi epigenetici.
Numerosi studi hanno evidenziato che, anche quando l’ovulo proviene da una donatrice, il corpo della madre svolge un ruolo significativo nel modulare l’espressione genetica dell’embrione. Questo concetto è alla base dell’ovodonazione ed epigenetica, che dimostra come l’influenza materna vada ben oltre i fattori generali dello stile di vita (ambiente, alimentazione, stati d’animo).
Il rivestimento endometriale dell’utero materno, infatti, secerne importanti segnali biochimici che comunicano direttamente con l’embrione: questi segnali possono contribuire a “riprogrammare” l’espressione genetica embrionale, consentendo alla madre di trasmettere caratteristiche sia fisiche che emotive, nonostante le origini genetiche dell’ovulo.
Questo processo genera un profondo legame biochimico ed emotivo tra la madre e il bambino, dimostrando come la maternità vada ben oltre la sola componente genetica.
FAQ sulla fecondazione assistita
Di seguito sono riportate alcune delle domande più frequenti delle coppie che affrontano un percorso di PMA.
1. Cos’è la fecondazione assistita?
La fecondazione assistita, o Procreazione Medicalmente Assistita (PMA), è un insieme di tecniche mediche utilizzate per aiutare le coppie con difficoltà a concepire naturalmente. Queste procedure permettono di facilitare l’incontro tra ovocita e spermatozoo o di fecondare l’ovocita in laboratorio, aumentando le probabilità di ottenere una gravidanza.
2. Quando si parla di infertilità?
Si parla di infertilità quando una coppia non riesce ad ottenere una gravidanza dopo circa 12 mesi di rapporti regolari non protetti. Nel caso di donne sopra i 35 anni il periodo di osservazione può ridursi a circa 6 mesi prima di iniziare accertamenti specialistici.
3. Quali sono le principali cause di infertilità?
Le cause possono essere femminili, maschili o miste. Tra le più frequenti troviamo problemi ovulatori, ridotta riserva ovarica, endometriosi, ostruzione delle tube, infertilità femminile, bassa qualità del liquido seminale e/o alterazioni della motilità e della morfologia degli spermatozoi, condizioni spesso riconducibili a infertilità maschile. Esistono anche fattori genetici che possono determinare infertilità.
4. Quali sono le principali tecniche di fecondazione assistita?
Le tecniche più utilizzate sono l’inseminazione intrauterina (IUI), la fecondazione in vitro (FIVET) e la ICSI, ovvero l’iniezione intracitoplasmatica dello spermatozoo. Queste rientrano nei percorsi di Procreazione Medicalmente Assistita (PMA), la cui scelta dipende dalla causa dell’infertilità e dalle caratteristiche cliniche della coppia.
5. Come funziona la fecondazione in vitro?
Nella fecondazione in vitro gli ovociti vengono prelevati dalle ovaie e messi a contatto con gli spermatozoi in laboratorio. Dopo la fecondazione gli embrioni vengono coltivati per alcuni giorni e successivamente trasferiti nell’utero.
6. Cos’è la tecnica ICSI?
La ICSI è una tecnica utilizzata soprattutto nei casi di infertilità maschile grave. Consiste nell’iniettare direttamente uno spermatozoo all’interno dell’ovocita utilizzando un microscopio ad alta precisione.
7. Quanto dura un ciclo di fecondazione assistita?
Un ciclo completo di fecondazione assistita generalmente prevede circa 10 giorni di stimolazione ovarica, il prelievo degli ovociti, la fecondazione in laboratorio e il trasferimento dell’embrione nei 3-6 giorni dopo. La terapia di supporto va portata avanti almeno fino al betahcg, 2 settimane dopo il transfer.
8. Cos’è la stimolazione ovarica?
La stimolazione ovarica consiste nella somministrazione di farmaci che permettono alle ovaie di produrre più follicoli e quindi più ovociti, aumentando le probabilità di successo del trattamento.
9. Il prelievo degli ovociti è doloroso?
Il prelievo degli ovociti, chiamato pick-up ovocitario, viene effettuato tramite aspirazione follicolare ecoguidata. La procedura viene generalmente eseguita in sedazione e dura circa 15–20 minuti.
10. Cos’è il transfer embrionale?
Il transfer embrionale è la procedura con cui uno o più embrioni vengono trasferiti nell’utero utilizzando un sottile catetere. È una procedura rapida e solitamente indolore.
11. Cosa sono le blastocisti?
La blastocisti è uno stadio avanzato dello sviluppo embrionale che si raggiunge circa cinque giorni dopo la fecondazione. In questo stadio l’embrione presenta una struttura più complessa e spesso una maggiore probabilità di impianto.
12. Perché si trasferiscono blastocisti?
Il trasferimento di blastocisti consente di selezionare gli embrioni con maggiore potenziale di sviluppo e migliorare la sincronizzazione con l’endometrio, aumentando le probabilità di impianto.
13. Quali sono le percentuali di successo della fecondazione assistita?
Le percentuali di successo dipendono principalmente dall’età della donna. In media le probabilità di gravidanza per ciclo sono circa 40–50% sotto i 35 anni e diminuiscono progressivamente con l’età.
14. L’età influisce sulla fertilità?
Sì, l’età è uno dei fattori più importanti. Con l’avanzare dell’età la qualità e la quantità degli ovociti diminuiscono, riducendo le probabilità di gravidanza.
15. Cos’è la fecondazione eterologa?
La fecondazione eterologa è una tecnica di Procreazione Medicalmente Assistita (PMA) che utilizza gameti donati, ovvero ovociti o spermatozoi provenienti da donatori.
16. Quando si ricorre all’ovodonazione?
L’ovodonazione viene utilizzata quando la donna non produce ovociti utilizzabili o quando la qualità ovocitaria è molto ridotta.
17. Le percentuali di successo con ovodonazione sono più alte?
Sì, l’ovodonazione spesso presenta percentuali di successo più elevate perché gli ovociti provengono da donatrici giovani.
18. Cos’è l’epigenetica?
L’epigenetica studia i meccanismi che regolano l’espressione dei geni senza modificare la sequenza del DNA.
19. L’ambiente uterino influisce sull’embrione?
Sì, l’ambiente uterino e lo stile di vita materno possono influenzare lo sviluppo embrionale attraverso meccanismi epigenetici, come approfondito nel tema della fecondazione eterologa e legame tra mamma e nascituro.
20. Cos’è l’impianto embrionale?
L’impianto embrionale è il processo attraverso il quale l’embrione si attacca alla parete dell’utero e inizia lo sviluppo della gravidanza.
21. Quali fattori influenzano l’impianto?
Tra i principali fattori troviamo la qualità embrionale, la recettività dell’endometrio, l’età materna e l’equilibrio ormonale.
22. È possibile congelare embrioni?
Sì, gli embrioni possono essere crioconservati e utilizzati in cicli successivi.
23. Gli embrioni congelati hanno buone probabilità di successo?
Sì, gli studi scientifici indicano che le percentuali di successo con embrioni congelati sono simili a quelle degli embrioni freschi.
24. La fecondazione assistita è sicura?
La fecondazione assistita è generalmente considerata sicura. Esistono dei rischi chirurgici connessi al prelievo ovocitario, come in tutte le procedure chirurgiche, ma si tratta di eventualità molto rare.
25. Quali sono i principali rischi della PMA?
I rischi principali includono la sindrome da iperstimolazione ovarica e la gravidanza multipla.
26. Il fumo influisce sulla fertilità?
Sì, il fumo può ridurre la qualità degli ovociti e degli spermatozoi e diminuire le probabilità di successo dei trattamenti.
27. L’alimentazione influisce sulla fertilità?
Una dieta equilibrata e uno stile di vita sano possono favorire la salute riproduttiva e migliorare le probabilità di successo, come approfondito nel tema dell’alimentazione nella PMA.
28. Dopo quanto tempo si fa il test di gravidanza?
Il test di gravidanza viene generalmente effettuato circa 14 giorni dopo il transfer embrionale, mediante dosaggio del beta-hcg sul sangue.
29. Quanti tentativi di fecondazione assistita si possono fare?
Non esiste un numero massimo prestabilito. Il numero di tentativi dipende dall’età della donna, dalla causa dell’infertilità e dalla risposta ai trattamenti.
30. Dopo quanti tentativi si ottiene una gravidanza?
Le probabilità cumulative di gravidanza aumentano con il numero di cicli effettuati, anche se il risultato dipende da molti fattori clinici.
Hai bisogno di un consulto personalizzato?
Ogni percorso di fecondazione assistita è unico e richiede una valutazione clinica attenta e personalizzata. Comprendere le cause dell’infertilità e individuare il trattamento più adatto è il primo passo per aumentare le probabilità di successo.
Hai bisogno di maggiori informazioni o vuoi prenotare un colloquio con i nostri specialisti?
Se desideri ricevere una valutazione personalizzata, il team del Centro Clinico San Carlo di Torino è a tua disposizione per accompagnarti in ogni fase del percorso.
Saremo al tuo fianco con competenza, esperienza e attenzione alla persona.
